BGU 03 :
Chapitre 6, L’hormone de croissance (growth hormon).
Télécharger le document sur le serveur FTP ou sur le serveur web (HTTP).
I Généralités.
La synthèse et la sécrétion d’hormone de croissance (=GH) démarrent au niveau adénohypophysaire. Les cellules responsables de ce travail sont les cellules somatotropes que l’on retrouve sur toutes les parties latérales. Elles représentent 40% de l’adénohypophyse. Généralement, les cellules de cette glande fabriquent des stimulines et non des hormones, ce qui est une différence fonctionnelle. La GH intervient dans tout l’organisme et a donc un rôle important. Cette glande hypophysaire pèse 400mg dont 8mg de cellules somatotropes.
II Synthèse.
Chez l’Homme, on trouve le gène de la GH sur le chromosome 17. Ce gène est composé de 5 exons et de 4 introns. Il présente une très forte homologie avec d’autres gènes (90% avec le gène de PL et 42% avec le gène de PrL). Le gène de la GH mesure moins de 2kb. Les gènes codant pour GH et PL se trouvent tous les deux sur le chromosome 17 alors que celui codant pour PrL se trouve sur le chromosome 6. On trouve de multiples copies des gènes de GH et de PL.
III Structure.
La GH est une hormone de 191 acides aminés comportant deux ponts disulfures et composé d’une unique chaîne. Il existe toutefois des variations : deux formes de GH. La forme longue et majoritaire (entre 80 et 90%), de 191 acides aminés pèse 22Kda. La seconde forme (courte) vient du même gène mais a subit une transcription différente. Les deux ARNm sont distincts. La forme courte montre l’absence des acides aminés 32 à 44 de la forme longue. La forme courte a les mêmes effets que la forme longue sauf sur le métabolisme glucidique où elle n’en a aucun.
IV Le transport sanguin.
La GH a la particularité de ne pas être présente seule mais dimérisée ou polymérisée. Parfois les deux formes de GH s’hétérodimérisent. Généralement, in vitro, la dimérisation provoque une chute de son effet biologique. Dans le sang, la GH est associée à des protéines de transport.
A La GHBPI.
Ce transporteur a une faible affinité, de l’ordre du micromolaire. Son poids est de 170Kda et il est capable de porter beaucoup de GH (0,75mMolaire de GH liée/L).
B La GHBPII.
Cette protéine est beaucoup plus affine (10nM) ; elle est plus petite (52Kda) et lie peu de GH (0,9nMolaire de GH liée/L). Cette meilleure affinité s’explique car ce transporteur à la même structure que la partie NH2 terminale du récepteur membranaire (forme courte du récepteur) à la GH. Dans ce cas, on parle de « récepteurs circulants solubles ».
C Sécrétion et dégradation de la GH.
L’hormone de croissance a une demi-vie de 20 à 30 minutes. Comme la plupart des hormones peptidiques, son catabolisme est hépatique. Quand cette GH est libérée, sa vitesse de répartition (clairance) est assez rapide : 125mL/m²/min.
V Les effets de la GH.
La GH a un effet qui favorise la croissance (au niveau des os) et un effet sur les métabolismes lipidique et glucidique (graisses et sucres).
A L’action de la GH.
Il y a un effet direct de la GH sur la croissance et un effet indirect sur le métabolisme, par l’intermédiaire des somatomédines (IGF = Insuline Like Growth Factor) : la GH va stimuler la libération d’IGF par le foie (effet de type stimuline).
La GH n’a pas d’effet sur la prolifération des cellules, alors que si l’on rajoute de l’IGF, la multiplication cellulaire s’accélère.
Les IGF sont de puissants facteurs mitogéniques et plus de la moitié des effets est due à ces IGF.
Les deux IGF (1 et 2) ont une structure similaire à l’insuline et posent donc un problème de discrimination entre l’insuline et ces IGF.
1 IGF1.
Cet IGF est sécrété sous l’effet de la GH a un pouvoir puissant sur la prolifération. Il est synthétisé par :
- Certains fibroblastes.
- L’hypophyse.
- Les adipocytes.>
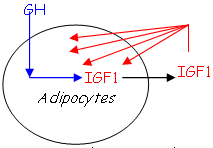
La concentration plasmatique d’IGF1 est à peu près stable malgré la fluctuation de GH
2 IGF2.
La sécrétion d’IGF2 est relativement constante jusqu’à quarante ans, comme pour IGF1.
B Contrôle de la sécrétion de GH.
La sécrétion de GH est contrôlée au niveau hypothalamique en mettant en jeu deux types de libérines :
- La somatocrinine (ou GH-RH) qui a un effet excitateur.
- La somatostatine (ou SR-IF) qui a un effet inhibiteur.
La GH-RH, venant des cellules du noyau arqué, permet l’augmentation de la sécrétion de GH par les cellules somatotropes. La SR-IF, aussi synthétisée dans le pancréas, va agir au niveau de l’épithélium de la muqueuse intestinale où elle a un rôle dans l’absorption des nutriments.
La GH a une sécrétion rythmique circadienne (rythme naturel) qui est observée après l’endormissement, une heure après le sommeil profond. Elle se déroule donc essentiellement la nuit. La sécrétion se fait par pic et le premier est le plus important. Cette sécrétion est plus importante pendant la puberté et chez les femmes, pendant le premier trimestre de la grossesse.
La GH-RH agit à tous les niveaux cellulaires : transcription, traduction, libération. La SR-IF n’agit qu’en empêchant l’exocytose.
On a deux types de feed-back :
- Le feed-back de GH est court. Il inhibe la synthèse de GH-RH et stimule la synthèse de SR-IF.
- Le feed-back d’IGF1 est long et agit comme celui de GH.
Les hormones thyroïdiennes et les glucocorticoïdes sont des stimulants de la synthèse de GH. Parmi les facteurs inhibiteurs, on trouve le facteur alimentaire où l’hyperglycémie ralentie la libération de GH, tout comme le stress.
C Les effets directs de GH.
- Sur les adipocytes, GH stimule la lipolyse.
- Sur le métabolisme glycogénolytique, il y a augmentation de l’utilisation de glucose.
- GH permet la libération d’IGF.
- Les effets de GH sont visibles en premier, surtout la lipolyse et la glycogénolyse.
Les IGF ont des effets :
- lipogéniques et antilipolytiques.
- Glycogéniques.
- Ces effets sont visibles en seconde partie.
VI Les physiopathologies.
A Physiopathologies par déficience de GH.
La principale pathologie est le nanisme. Celui-ci peut être du à :
- Un problème hypothalamique (somatostatine, somatocrinine).
- Un problème hypophysaire :
- Les cellules somatotropes synthétisent de la GH inactive.
- Les cellules somatotropes ne produisent pas de GH.
- Aplasie de l’hypophyse : peu de cellules somatotropes.
- La GH est incapable d’activer son récepteur (résistance à l’hormone) : le récepteur est incapable de recevoir la GH ou de donner le message intracellulaire.
Remarque : Chez les pigmés, le problème vient d’IGF1.
On utilise de la GH recombinante pour le traitement d’une absence de GH.
B Pathologie par excès de GH.
La pathologie typique est l’acromégalie (gigantisme). Cette acromégalie peut être due à une tumeur hypophysaire à GH mais aussi à des tumeurs ectopiques (à l’extérieur de la glande). Une autre origine peut être une tumeur pancréatique qui entraînerait une trop forte synthèse de GH-RH. La conséquence de ces différents cas est un développement important de la masse osseuse et la formation de beaucoup de tissus conjonctifs. Il y a aussi hypertrophie cardiaque, hépatique et rénale. On trouve souvent des cas de diabète. La mortalité est deux fois supérieure que chez les non malades. La principale thérapie est la chirurgie.
[…] https://www.biodeug.com/licence-3-endocrinologie-chapitre-6-lhormone-de-croissance-growth-hormon/ […]